体检单上尿酸那一栏,数字飘红,许多人扫一眼就翻篇了,觉得又不疼又不痒,先不管它。这个心态,在风湿科和肾内科医生眼里,是一件相当令人担心的事。

痛风从最初的无声无息,到最终演变成肾功能严重受损,走的是一条有规律的进展路径,而绝大多数人恰恰在最关键的早期阶段选择了忽视,等到真正疼起来、真正出问题,往往已经错过了最容易逆转的窗口。
第一阶段:尿酸偏高,但没有任何感觉
高尿酸血症的诊断标准,男性血尿酸超过420微摩尔每升,女性超过360微摩尔每升,就属于高尿酸状态。
在这个阶段,身体既不疼,尿液颜色也正常,关节活动也没有任何异常,完全感知不到任何问题。正是这种"没感觉",让很多人错误地认为这不是病,或者"等它自己好"。

但其实,尿酸在血液里浓度超过一定阈值之后,就会开始以尿酸钠晶体的形式悄悄沉积在关节腔、肾小管、肾间质等组织里。沉积的过程是安静的,没有任何主观症状,但损伤在持续进行。
肾脏在这个阶段已经需要花费更多的代谢资源去处理超量的尿酸负荷,长期下去,肾小管的功能会受到持续性的慢性刺激。
这个阶段是整个病程里最值得干预的时机,生活方式的调整往往就能让尿酸水平明显下降,必要时配合药物也相对容易控制。但偏偏这个时候,就诊率最低,重视程度最差。

第二阶段:突然发作,疼到彻夜难眠
尿酸持续偏高,在某一个触发点之后,关节腔里沉积的尿酸钠晶体会引发急性炎症反应。
最典型的发作部位是大脚趾的第一跖趾关节,局部会在几个小时内出现红、肿、热、痛的剧烈反应,疼痛程度常常让人难以忍受,有患者描述连床单压在脚上都疼得受不了,这是痛风急性发作的真实状态。
这个阶段的问题,不只是疼痛本身,而是很多人在急性期的错误处理方式。关节一疼,就停掉降尿酸药物,担心药物加重症状;或者靠着止痛药熬过去,疼痛一缓解就觉得没事了。
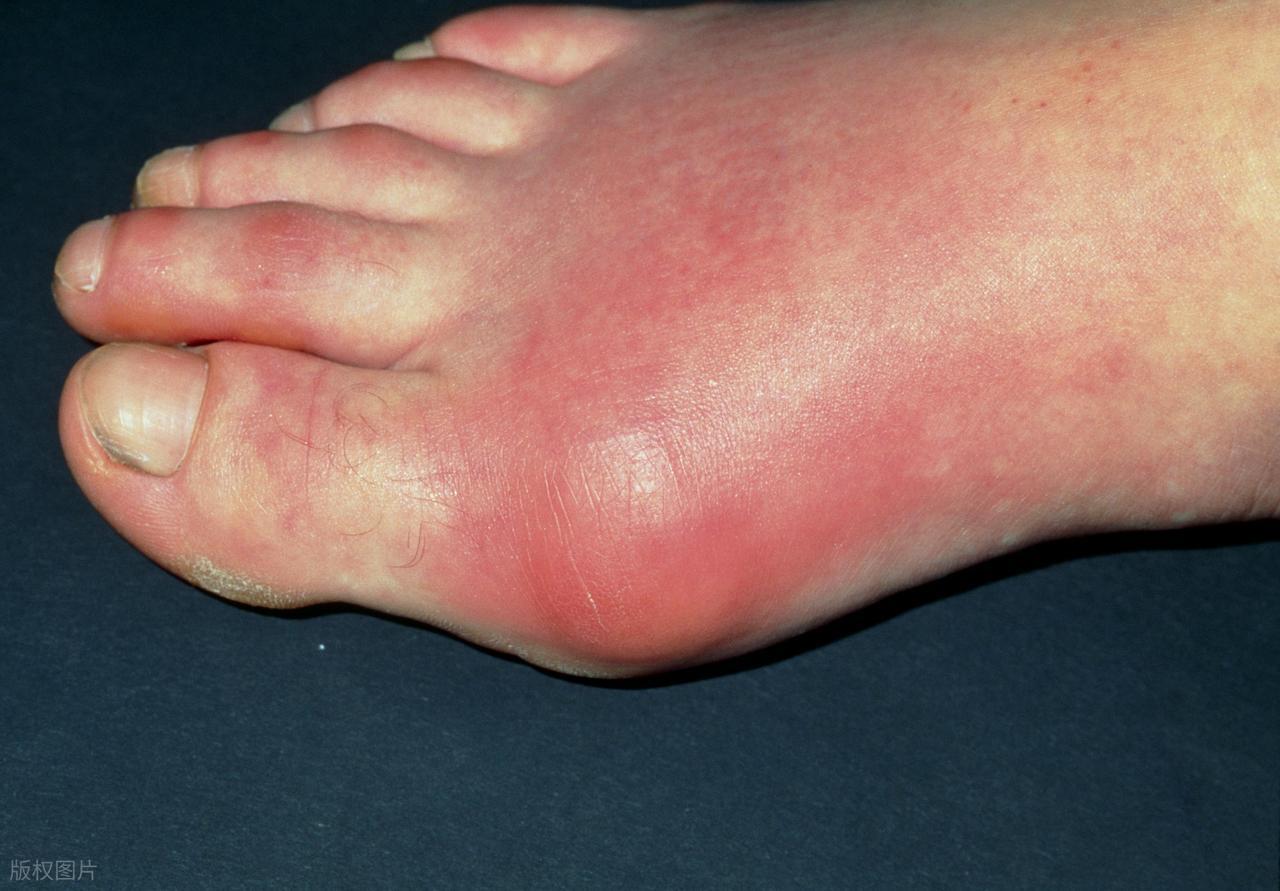
这种处理方式,只是把急性炎症压下去了,根本问题一点没动,尿酸水平照旧偏高,下一次发作只是时间问题,而每一次发作,关节腔和肾脏都会受到新一轮的冲击。
痛风急性发作期的正规处理,是在医生指导下使用非甾体抗炎药、秋水仙碱或糖皮质激素控制炎症,同时在急性期过后启动规范的降尿酸治疗。
第三阶段:痛风石出现,内脏也开始遭殃
如果高尿酸状态持续多年,尿酸钠晶体的沉积会从关节腔扩展到皮下组织,形成肉眼可见的硬结,也就是痛风石。
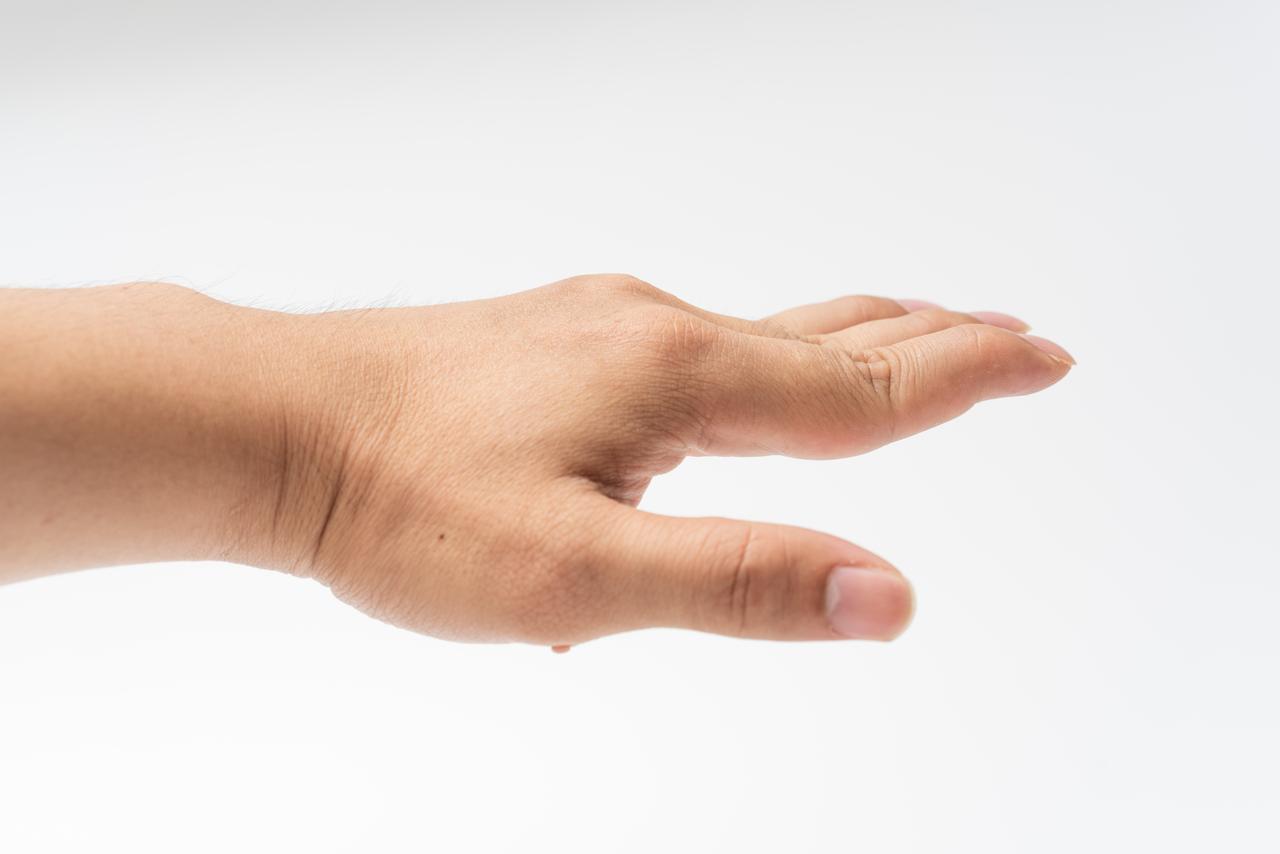
痛风石好发于耳廓、手指关节、脚趾、肘关节等部位,体积可以从绿豆大小到鸡蛋大小不等,严重的会导致关节严重变形,功能完全丧失,手指弯曲不能、脚趾无法正常穿鞋,这些都是晚期痛风患者真实面对的处境。
但更需要警惕的是这个阶段脏器层面的变化。尿酸钠晶体在肾小管和肾间质里的大量沉积,会引发持续性的炎症反应,造成肾间质纤维化,这是慢性肾损伤走向不可逆的重要病理过程。同时,高尿酸状态本身会促进肾内血管收缩、降低肾脏血流量,进一步加速肾小球硬化。
泌尿系结石是另一个高发问题,尿酸盐在肾盂、输尿管沉积形成结石,反复引发梗阻、感染、肾绞痛,每一次梗阻性肾病发作,都是对肾功能实质性的打击。
第四阶段:肾功能衰竭,回头路很难走
走到这一步,肾脏已经丧失了大量有功能的肾单位,肾小球滤过率持续下降,进入慢性肾脏病的中晚期。
这个阶段患者会出现明显的水肿、血压难以控制、贫血加重、夜尿增多,肌酐和尿素氮持续攀升。如果不能有效延缓进展,最终需要靠透析或者肾脏移植来维持生命,进入终末期肾病的状态。
需要直说的是,肾脏细胞受到破坏之后,几乎没有自我再生能力,已经纤维化的肾间质不会恢复,已经硬化的肾小球不会重建。进入这个阶段之后,治疗的目标已经从"治好"变成了"尽量延缓进展",能做的事情越来越有限。
想拦住这个进程,这三件事越早做越好
定期查尿酸是最基础的一步。已经有过痛风发作的人,血尿酸的监测频率建议每3个月一次;没有发作但体检发现尿酸偏高的人,至少半年查一次。
高嘌呤食物的控制。建立起清晰的认知:动物内脏、浓肉汤、沙丁鱼、鳕鱼、带甲壳类海鲜、酒精,这些是嘌呤含量特别高的食物,痛风患者要明确减少或者回避。
而啤酒的问题不只是嘌呤,酒精本身会抑制肾脏对尿酸的排泄,让血尿酸快速升高,这是痛风急性发作的一个非常高频的诱因。

多喝水、控体重,这两件事是协同的。尿量充足能加速尿酸的肾脏排泄,建议每天尿量维持在2000毫升左右,对应的饮水量大约在2000毫升到2500毫升,以白水为主,少喝含糖饮料,果糖会抑制尿酸排泄,是一个常被忽视的隐患。
体重超标会直接影响尿酸代谢,肥胖和高尿酸之间的关联非常密切,体重每下降5%,血尿酸水平往往会有可感知的改善。
痛风不是单纯的关节病,它是一个系统性的代谢紊乱问题,肾脏是受害最深的器官之一。尿酸偏高的时候不疼,不代表没问题,只代表问题还没显现。
参考文献:
[1]曾学军,张卓莉.痛风及高尿酸血症规范化诊治专家共识[J].中华内科杂志,2020,59(7):519-527.
[2]刘志红,黎磊石.慢性尿酸性肾病的发病机制与防治策略[J].肾脏病与透析肾移植杂志,2015,24(3):201-206.
[3]李长贵,张源潮.高尿酸血症与痛风诊疗指南解读[J].中华风湿病学杂志,2017,21(4):217-221.
[4]苗志敏,王颜刚.高尿酸血症流行病学特点及其与代谢综合征关系的研究进展[J].中华内分泌代谢杂志,2018,34(9):793-797.


















